Die zweite Welle trifft Bayern 7,5-mal stärker als die Erste
The second wave hits Bavaria 7.5 times more than the first
| Um den möglichen weiteren Verlauf der Corona-Pandemie in Bayern zu prognostizieren, ist ein Verständnis der regionalen Unterschiede der 2. Welle hilfreich. Warum gibt es Kreise mit über- und unterdurchschnittlicher Krankheitslast? Welchen Einfluss hat das Infektionsgeschehen in grenznahen Regionen? Lässt sich die Pandemie regional kontrollieren. Durch weitere Distanzwahrung, personelle Aufrüstung der Gesundheitsämter, die Schnelltests und vor allem die flächendeckenden Impfungen von Hochrisikogruppen bestehen Chancen die 3. Welle „flach“ zu halten. | Understanding the regional variations of the second wave is helpful for forecasting the possible further course of the Corona pandemic in Bavaria. Why are there districts with above-average and below-average incidence burden? Which impact have infections in cross-border regions. Can the pandemic be controlled regionally? Further social distancing, capacity building at the health authorities, rapid testing, and above all comprehensive vaccination of high-risk groups have the potential to keep the third wave "flat". |
Wucht der 2. Welle
Die 2. Welle der Coronapandemie, die im Herbst 2020 einsetzte, war nicht nur massiver, sondern dauerte mit ca. 4,5 Monaten auch länger. Insgesamt war sie in Bayern 7,5-mal so stark wie die erste Welle. Im Durchschnitt wurde vom 1. Oktober 2020 bis zum 20. Februar 2021 jeder 37. Einwohner infiziert.
Die zweite Welle zog einen weiteren Lockdown „light“ nach sich. Es stellt sich die Frage, warum diese zweite Welle nicht vermieden werden konnte, wo doch Simulationen zeigten, dass die Zahl der Neuinfektionen bei entsprechender Vorsicht (Kontrolle, Hygienevorschriften und Abstandsregeln) unter den kritischen Grenzwerten gehalten werden können. Zur Beantwortung dieser Frage gibt das regionale Infektionsgeschehen Aufschluss.
Regionale Schwerpunkte der Pandemie
Zum Höhepunkt der 1. Welle lag die 7-Tage-Inzidenz in 69 Kreisen über dem Wert von 50 je 100.000 Einwohner. Am 19. Mai 2020 waren es lediglich noch zwei Landkreise im Norden und Osten Bayerns, die diesen Wert überschritten: Coburg und Straubing Stadt.
Nach der 2. Welle zählten noch nahezu die Hälfte aller Kreise Infektionen über dem Richtwert von 50. Zudem gibt es immer noch Kreise mit einem sehr hohen Infektionsgeschehen. Insgesamt ist die durch die 2. Welle ausgelöste Krankheitslast in Bayern viel schwerer als in der 1. Welle.
Die Krankheitslast misst hier den Anteil der Bevölkerung, der sich im betreffenden Zeitraum nachweislich mit SARS-CoV2 infizierte. Abb. 1 zeigt für die 96 Stadt- und Landkreise die Verteilung dieses Infektionsanteils an der Bevölkerung. In der ersten Welle hatten 32 Kreise nur einen Infektionsanteil von 0,2 % bis 0,3 %.
Abb. 1: Krankheitslast durch COVID-19-Infektionen in %
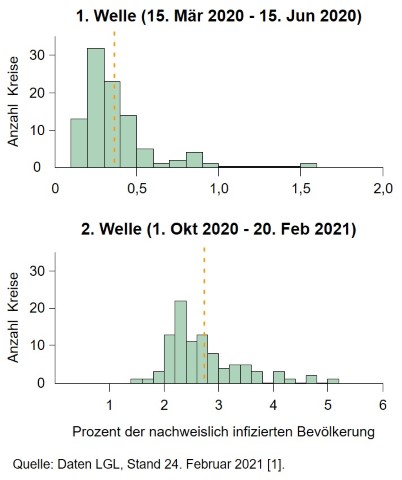
Im bayerischen Durchschnitt betraf die 1. Welle gerade 0,36 % der Bevölkerung, also gerade jeden 278. Einwohner (rote Linie in Abb. 1). Das erklärt, dass viele Menschen niemanden mit einer COVID-19 Erkrankung kannten. Wie die Abbildung 1 zeigt, wurde in den meisten Kreisen der Durchschnittswert nicht einmal erreicht, so dass vielfach noch weniger Menschen betroffen waren.
Auch in der 2. Welle liegt der Median unter dem Durchschnittswert (rote Linie in Abb.1). Am häufigsten war ein Infektionsanteil von 2,2 % bis 2,4 %. In nur 5 Kreisen blieb der kumulierte Infektionsanteil unter 2 %. Am Ende der 2. Welle (20. Februar 2021) verzeichneten immerhin noch 46 Kreise mehr als 50 Neuinfektionen je 100.000 Einwohner (7-Tage-Inzidenz).
In der 1. Welle wurde tendenziell der Süd- und Nordosten Bayerns am stärksten von SARS-CoV-2 betroffen, wobei in der Gegend um Passau kaum COVID-19 Fälle auftraten.
Tschechische Grenze
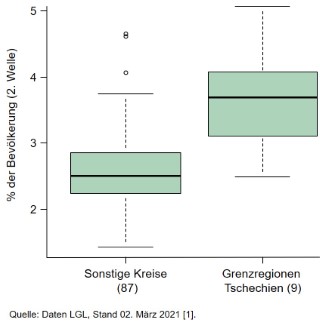
In der 2. Welle verbuchte die gesamte Grenzregion zu Tschechien einen deutlichen Anstieg von Infektionen mit dem Virus. Wie auch in der 1. Welle war der Landkreis Tirschenreuth ein Hotspot. Die Krankheitslast der 2. Welle ist in allen Anrainerkreisen entlang der tschechischen Grenze bis auf Cham höher als der bayerische Durchschnitt. Dieser signifikante Unterschied zeigt sich deutlich im Vergleich zu allen anderen bayerischen Regionen (Abb. 2).
Abb.2: Krankheitslast der 2. Welle an der tschechischen Grenze
Österreichische Grenze
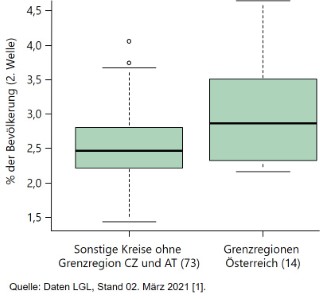
An der österreichischen Grenze ergibt sich ein weit uneinheitlicheres Bild. In Passau, im Länderdreieck Deutschland, Österreich und Tschechien, war die Lage besonders angespannt. Auch fielen das Berchtesgadener Land, Traunstein und Rosenheim durch hohe Infektionszahlen auf.
Der Median der Krankheitslast der 2. Welle liegt hier etwa 16 % höher als in den 73 Kreisen (ohne Stadt- und Landkreise an der tschechischen und österreichischen Außengrenze). Allerdings ist die Verteilung deutlich ungleicher. Auffällig sind hier die Ausreißer nach oben. Die Unterschiede sind für die Anrainerkreise an der österreichischen Grenze insgesamt deutlich weniger ausgeprägt als für die an der tschechischen Grenze.
Auch ist die regionale Beanspruchung der Intensivmedizin an der österreichischen Grenze geringer als an der tschechischen Grenze.
Strukturelle Veränderungen im Infektionsgeschehen und der Rückgang der Reproduktionsrate haben seit Beginn des Jahres zur Entlastung der Intensivmedizin beigetragen. Der Höhepunkt an COVID-19-Intensivfällen wurde am 2. Januar 2021 erreicht. Seitdem hat sich ihre Zahl halbiert [2].
Abb.3: Krankheitslast der 2. Welle an der österreichischen Grenze
Gesundheitsregionen
In der Analyse der regionalen Unterschiede lohnt es sich auch, die Gesundheitsregionen Bayerns zu differenzieren.
Bayern fördert die Kreise und den öffentlichen Gesundheitsdienst in Gesundheitsregionen seit dem Jahr 2015. Von den 96 Landkreisen und Kreisfreien Städten sind derzeit 62 in 50 Gesundheitsregionen zusammengefasst [3]. Ziel der Gesundheitsregionen ist es, die Prävention zu stärken und über die Vernetzung der verschiedenen Versorgungsebenen zu einer besseren gesundheitlichen und pflegerischen Versorgung beizutragen. Viele der Gesundheitsregionen haben inzwischen Netzwerkstrukturen aufgebaut.
In der Coronakrise stellt sich die Frage: Wie haben die Gesundheitsregionen im Vergleich zu den „Nicht-Gesundheitsregionen“ abgeschnitten? Man könnte die Hypothese aufstellen, dass das Gesundheitsbewusstsein der Bevölkerung als Folge der Maßnahmen höher und die Kontaktermittlung aufgrund der entwickelten Netzwerke in der Verwaltung besser sind als in anderen Landkreisen, so dass in diesen Regionen die Fallzahlen und die Sterblichkeit geringer sind. Die Alternativhypothese wäre, dass das Infektionsgeschehen von so vielen Faktoren abhängt, dass keine Unterschiede feststellbar sind.
Krankheitslast, Sterblichkeit und Letalität der 2. Welle unterscheiden sich allerdings in den Gesund¬heits¬regionen kaum von den Nicht-Gesundheitsregionen. Weitergehende Analysen zeigen, dass die regionale Corona-Letalität nicht von der regionalen Infrastruktur des Gesundheitswesens, doch hingegen die Corona-Sterblichkeit von der demographischen Struk¬tur abhängig ist. So tragen die jeweilige Alters- und Geschlechtsstruktur, aber auch die Vorerkrankungen, entscheidend zum Sterblichkeitsrisiko bei.
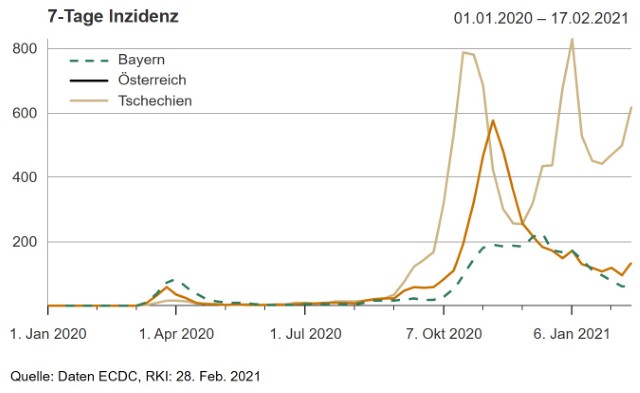
Abb. 4: COVID-19 7-Tage-Inzidenz in BY, AT und CZ, 01.01.2020 – 17.02.2021
3. Welle
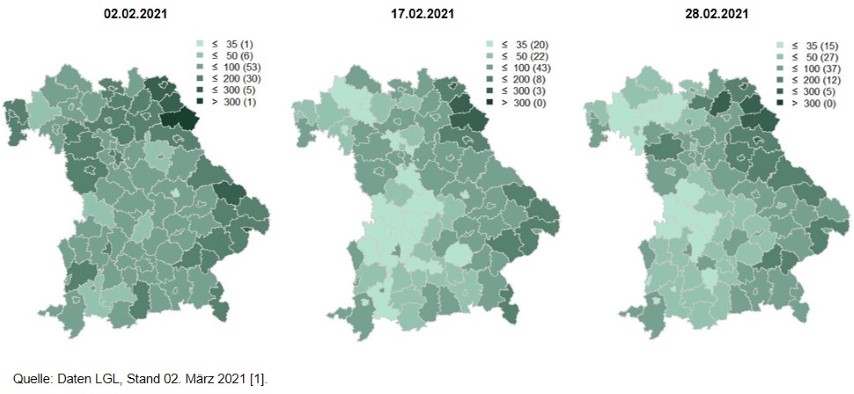
Seit Ende Februar steigt die COVID-19-Krankheitslast in Bayern wieder leicht an (Abb. 4 und 5). Durch Mutationen des Virus besteht zusätzlich eine hohe Unsicherheit bezüglich der zukünftigen Entwicklung der Infektionszahlen.
Ziel der verschiedenen Maßnahmen zur Bekämpfung der Corona-Pandemie ist es deshalb derzeit, die bereits begonnene 3. Welle „flach“ zu halten. Eine Entwicklung wie im Oktober/November 2020 ist zu vermeiden. Ein flacher Verlauf bedeutet Zeitgewinne für die COVID-19-Impfung.
Bayern wurde zwar durch die Coronakrise stärker als andere Regionen Deutschlands getroffen, aber international schneidet Bayern deutlich besser als die beiden Nachbarn Tschechien und Österreich ab (vgl. Abb. 4). Das Infektionsgeschehen dieser Länder ist deshalb weiterhin zu beachten. Vorsicht verbunden mit regional flexiblen Anpassungsstrategien ist geboten.
Als Ursache des im internationalen Vergleich guten Abschneidens Deutschlands in der Pandemie werden auch die Gesundheitsämter angeführt. Nicht nur die Bundeskanzlerin betonte den Nutzen des Öffentlichen Gesundheitsdienstes in der Pandemie [5]. Durch neue Investitionen (4 Mrd. € bis 2026) sollen kurz- und langfristige Strukturverbesserungen erreicht werden.
Dennoch bleiben kurz-, mittel- und langfristig viele Fragen offen: Sind die durch die Gesundheitsregionen geschaffenen Strukturen zu schwach, um positive Effekte erkennbar zu machen, oder sind die Strukturen für die Bekämpfung der Pandemie nicht zielgenau genug und damit ungeeignet für diese besonderen Aufgaben? Wo und wie können die gegenwärtigen Strukturen zur Bekämpfung der 3. Welle kurzfristig noch verbessert und mittelfristig gefördert werden? Können vorhandene Netzwerke und das Know-How der Gesundheitsregionen hier entscheidend weiterhelfen?
Abb.5: 7-Tage Inzidenz: Übergang von der 2. zur 3. Welle
Referenzen
[1] Bayerisches Landesamt für Gesundheit und Lebensmittelsicherheit, Übersicht der Fallzahlen von Coronavirusinfektionen in Bayern, https://www.lgl.bayern.de/gesundheit/infektionsschutz/infektionskrankheiten_a_z/coronavirus/karte_coronavirus/index.htm.
[2] https://www.intensivregister.de/; abgerufen am 01.03.2021.
[3] https://www.gesundheitsregionenplus.bayern.de/; abgerufen am 01.03.2021
[4] https://opendata.ecdc.europa.eu/covid19/; abgerufen am 01.03.2021.
[5] Gesundheitsämter leisten Herausragendes in der Corona-Pandemie, https://www.bundesregierung.de/breg-de/aktuelles/merkel-gesundheitsaemter-1783182; abgerufen am 01.03.2021.
Autoren
Thomas Krauss, Markus Schneider
Eine PDF-Version dieses Artikels kann hier heruntergeladen werden.



